A finales de 1995, la Organización Mundial de la Salud (OMS) designó el 24 de marzo como Día Mundial de la Tuberculosis.
1 Comprender la tuberculosis
La tuberculosis (TB) es una enfermedad consuntiva crónica, también llamada "enfermedad de consumo". Es una enfermedad consuntiva crónica altamente contagiosa causada por Mycobacterium tuberculosis que invade el cuerpo humano. No se ve afectada por la edad, el sexo, la raza, la ocupación ni la región. Muchos órganos y sistemas del cuerpo humano pueden verse afectados por la tuberculosis, siendo esta última el más común.
La tuberculosis es una enfermedad infecciosa crónica causada por Mycobacterium tuberculosis, que invade todos los órganos del cuerpo. Dado que el foco de infección más común es el pulmón, a menudo se le denomina tuberculosis.
Más del 90% de la infección por tuberculosis se transmite por vía respiratoria. Los pacientes con tuberculosis se infectan al toser, estornudar o hacer ruidos fuertes, lo que provoca la expulsión de gotitas con tuberculosis (denominadas médicamente microgotitas) del cuerpo, que son inhaladas por personas sanas.
2 Tratamiento de pacientes con tuberculosis
El tratamiento farmacológico es fundamental para la tuberculosis. En comparación con otros tipos de infecciones bacterianas, el tratamiento de la tuberculosis puede ser más prolongado. En el caso de la tuberculosis pulmonar activa, los medicamentos antituberculosos deben tomarse durante al menos 6 a 9 meses. Los medicamentos específicos y la duración del tratamiento dependen de la edad del paciente, su estado general de salud y la farmacorresistencia.
Cuando los pacientes presentan resistencia a los fármacos de primera línea, estos deben ser reemplazados por fármacos de segunda línea. Los fármacos más utilizados para el tratamiento de la tuberculosis pulmonar no farmacorresistente incluyen isoniazida (INH), rifampicina (RFP), etambutol (EB), pirazinamida (PZA) y estreptomicina (SM). Estos cinco fármacos se denominan de primera línea y son eficaces en más del 80 % de los pacientes con tuberculosis pulmonar recién infectados.
3 preguntas y respuestas sobre la tuberculosis
P: ¿Se puede curar la tuberculosis?
R: El 90% de los pacientes con tuberculosis pulmonar pueden curarse si insisten en tomar la medicación regularmente y completan el tratamiento prescrito (6-9 meses). Cualquier cambio en el tratamiento debe ser decidido por el médico. Si no se toma la medicación a tiempo y no se completa el tratamiento, es fácil que se desarrolle resistencia a los medicamentos de la tuberculosis. Una vez que se desarrolla resistencia a los medicamentos, el tratamiento se prolonga y puede provocar su fracaso.
P: ¿A qué deben prestar atención los pacientes con tuberculosis durante el tratamiento?
R: Una vez diagnosticado con tuberculosis, debe recibir tratamiento antituberculoso regular lo antes posible, seguir las indicaciones del médico, tomar los medicamentos a tiempo, hacerse controles médicos regulares y aumentar su confianza. 1. Descanse bien y fortalezca su alimentación. 2. Cuide su higiene personal y cúbrase la boca y la nariz con toallas de papel al toser o estornudar. 3. Evite salir y use mascarilla cuando tenga que hacerlo.
P: ¿La tuberculosis sigue siendo contagiosa después de curarse?
R: Tras el tratamiento estandarizado, la infectividad de los pacientes con tuberculosis pulmonar suele disminuir rápidamente. Tras varias semanas de tratamiento, la cantidad de bacterias de tuberculosis en el esputo se reducirá significativamente. La mayoría de los pacientes con tuberculosis pulmonar no infecciosa completan el tratamiento completo según el plan prescrito. Tras alcanzar el estándar de curación, no se detectan bacterias de tuberculosis en el esputo, por lo que ya no son contagiosas.
P: ¿La tuberculosis sigue siendo contagiosa después de curarse?
R: Tras el tratamiento estandarizado, la infectividad de los pacientes con tuberculosis pulmonar suele disminuir rápidamente. Tras varias semanas de tratamiento, la cantidad de bacterias de tuberculosis en el esputo se reducirá significativamente. La mayoría de los pacientes con tuberculosis pulmonar no infecciosa completan el tratamiento completo según el plan prescrito. Tras alcanzar el estándar de curación, no se detectan bacterias de tuberculosis en el esputo, por lo que ya no son contagiosas.
Solución para la tuberculosis
Macro & Micro-Test ofrece los siguientes productos:
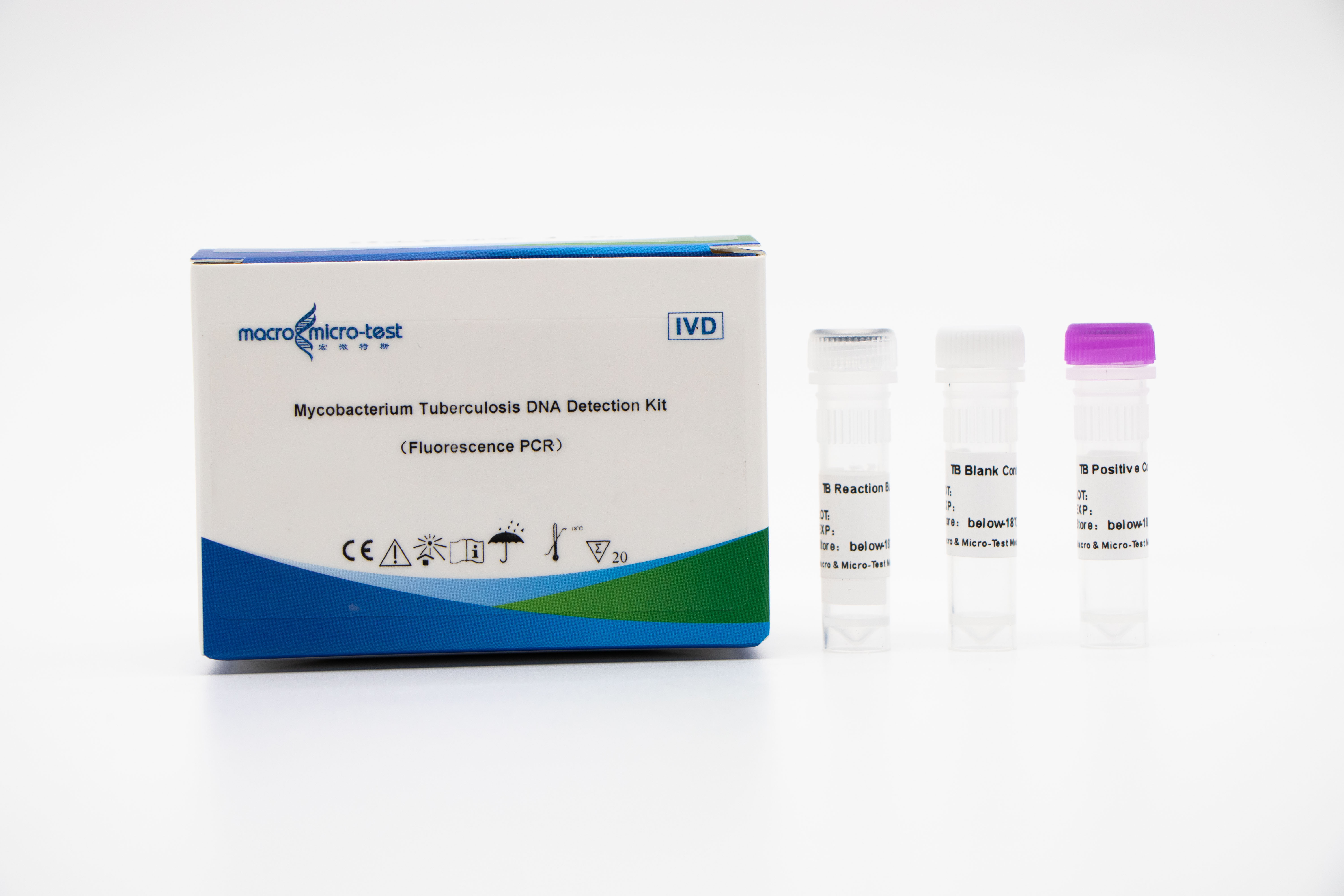
Detección deÁcido nucleico de MTB (Mycobacterium tuberculosis)
1. La introducción del control de calidad de referencia interna en el sistema puede monitorear de manera integral el proceso experimental y garantizar la calidad experimental.
2. La amplificación por PCR y la sonda fluorescente se pueden combinar.
3. Alta sensibilidad: el límite mínimo de detección es 1 bacteria/mL.
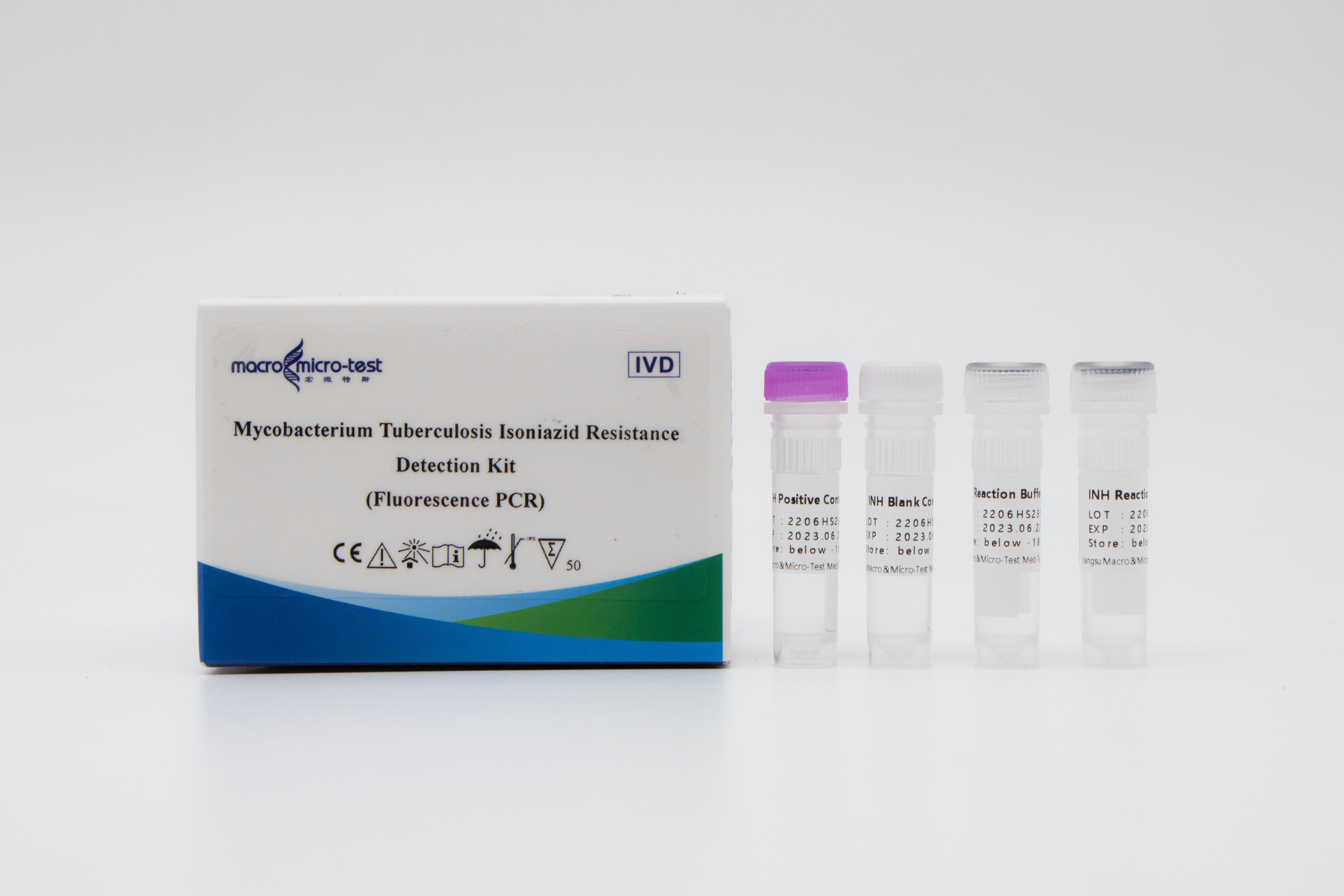
Detección deresistencia a la isoniazida en MTB
1. La introducción del control de calidad de referencia interna en el sistema puede monitorear de manera integral el proceso experimental y garantizar la calidad experimental.
2. Se adoptó un sistema de mutación de bloqueo de amplificación mejorado y se adoptó el método de combinación de tecnología ARMS con sonda fluorescente.
3. Alta sensibilidad: el límite mínimo de detección es de 1000 bacterias/mL y se pueden detectar cepas resistentes a los medicamentos desiguales con un 1% o más de cepas mutantes.
4. Alta especificidad: No hay reacción cruzada con las mutaciones de (511, 516, 526 y 531) cuatro sitios de resistencia a fármacos del gen rpoB.
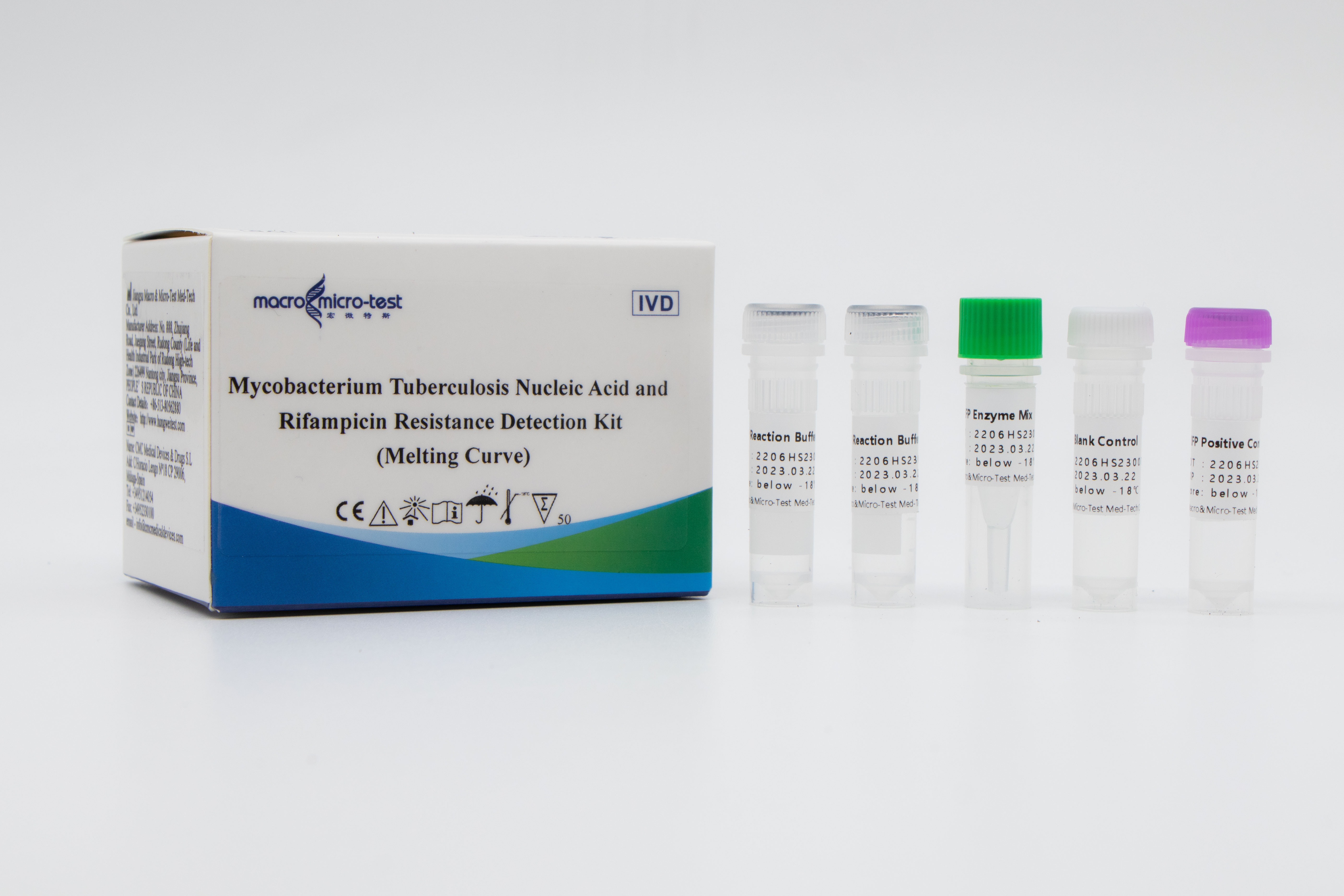
Detección de mutaciones deResistencia a MTB y rifampicina
1. La introducción del control de calidad de referencia interna en el sistema puede monitorear de manera integral el proceso experimental y garantizar la calidad experimental.
2. Se utilizó el método de curva de fusión combinado con una sonda fluorescente cerrada que contenía bases de ARN para la detección de amplificación in vitro.
3. Alta sensibilidad: el límite mínimo de detección es de 50 bacterias/mL.
4. Alta especificidad: no hay reacción cruzada con el genoma humano, otras micobacterias no tuberculosas y patógenos de neumonía; se detectaron sitios de mutación de otros genes resistentes a fármacos de Mycobacterium tuberculosis de tipo salvaje, como katG 315G>C\A e InhA -15 C>T, y los resultados no mostraron reacción cruzada.
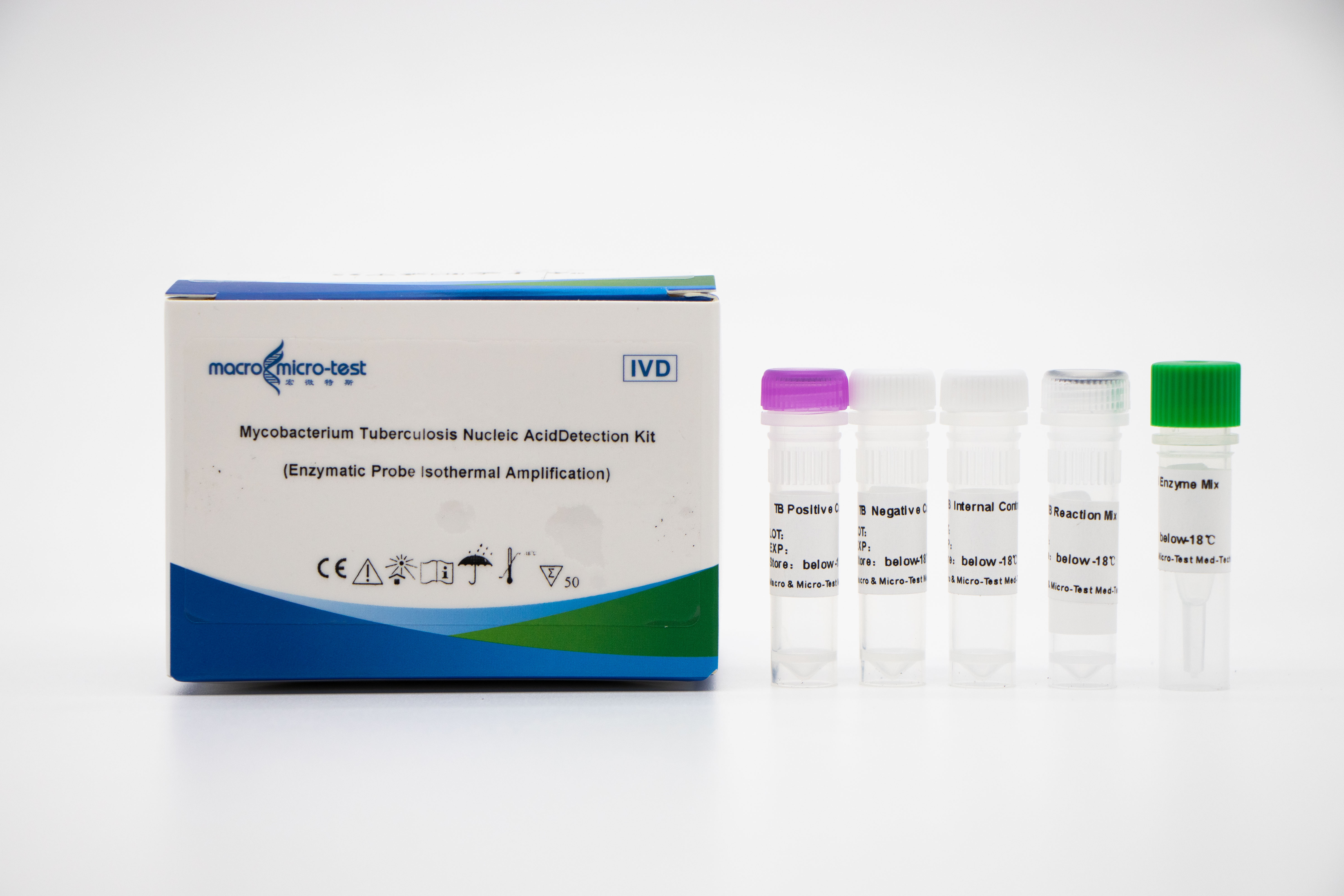
Detección de ácidos nucleicos de MTB (EPIA)
1. La introducción del control de calidad de referencia interna en el sistema puede monitorear de manera integral el proceso experimental y garantizar la calidad experimental.
2. Se adopta el método de amplificación de temperatura constante de la sonda de digestión enzimática, y el tiempo de detección es corto y el resultado de la detección se puede obtener en 30 minutos.
3. Combinado con el agente de liberación de muestras Macro & Micro-Test y el analizador de amplificación de ácidos nucleicos de temperatura constante Macro & Micro-Test, es fácil de operar y adecuado para diversas escenas.
4. Alta sensibilidad: el límite mínimo de detección es 1000 copias/mL.
5. Alta especificidad: No existe reacción cruzada con otras micobacterias del complejo micobacteriano no tuberculoso (como Mycobacterium kansas, Mycobacterium Sukarnica, Mycobacterium marinum, etc.) y otros patógenos (como Streptococcus pneumoniae, Haemophilus influenzae, Escherichia coli, etc.).
Hora de publicación: 22 de marzo de 2024