Revisión deArtículo de investigación clásico

El virus sincitial respiratorio (VSR) y el metapneumovirus humano (HMPV) son tdos patógenos estrechamente relacionados dentro delPneumoviridaefamiliaque frecuentemente se confunden en casos de infección respiratoria aguda pediátrica. Si bien sus presentaciones clínicas se superponen, los datos de vigilancia prospectiva (2016-2020) de 7 hospitales infantiles de EE. UU. —que involucran a 8605 pacientes— revelan diferencias críticas en sus poblaciones de alto riesgo, gravedad de la enfermedad y manejo clínico. Este estudio empleó un diseño activo y prospectivo con recolección sistemática de hisopado nasofaríngeo y análisis para 8 virus respiratorios, proporcionando la primera comparación a gran escala y en el mundo real para pediatras. Al analizar las tasas de hospitalización, los ingresos en la UCI, el uso de ventilación mecánica y las estancias hospitalarias prolongadas (≥3 días), establece una base epidemiológica crucial previa a la intervención para la era de las nuevas inmunizaciones contra el VRS (por ejemplo, vacunas maternas, anticuerpos monoclonales de acción prolongada) y crea un marco para el desarrollo futuro de vacunas contra el HMPV.
Hallazgo clave 1: Perfiles de alto riesgo diferenciados
-El VRS afecta principalmente a los lactantes pequeños:La mediana de edad al ingreso hospitalario fue de tan solo 7 meses, y el 29,2 % de los pacientes ingresados eran neonatos (de 0 a 2 meses). El VRS es una de las principales causas de hospitalización en lactantes menores de 6 meses, y la gravedad se correlaciona inversamente con la edad.
-La vacuna HMPV está dirigida a niños mayores y a aquellos con comorbilidades:La mediana de edad al ingreso hospitalario fue de 16 meses, con un mayor impacto en niños mayores de un año. Cabe destacar que la prevalencia de afecciones médicas subyacentes (p. ej., cardiovasculares, neurológicas, respiratorias) fue más del doble en pacientes con HMPV (26 %) en comparación con pacientes con RSV (11 %), lo que subraya su mayor vulnerabilidad.
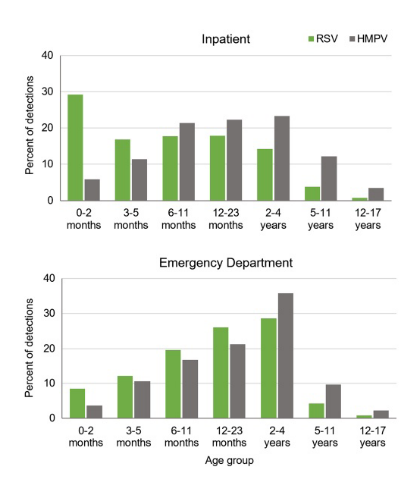
Figura 1. Distribución por edades de las visitas a urgencias y las hospitalizaciones.asociado con RSV o HMPV
en niños menores de 18 años.
Hallazgo clave 2: Diferenciación de las presentaciones clínicas
-El VRS se manifiesta con signos respiratorios inferiores prominentes:Está fuertemente asociada con la bronquiolitis (76,7% de los casos hospitalizados). Los indicadores clave incluyen:Retracciones de la pared torácica (76,9% pacientes hospitalizados; 27,5% en urgencias)ytaquipnea (91,8% pacientes hospitalizados; 69,8% en urgencias), ambos significativamente más frecuentes que en el HMPV.
-El HMPV se asocia con un mayor riesgo de fiebre y neumonía:Se diagnosticó neumonía en el 35,6% de los pacientes hospitalizados con HMPV, el doble de la tasa observada en los casos de VRS.La fiebre fue una característica más predominante (83,6% de los pacientes hospitalizados; 81% en urgencias).Aunque se presentan síntomas respiratorios como sibilancias y taquipnea, generalmente son menos graves que en el caso del VRS.
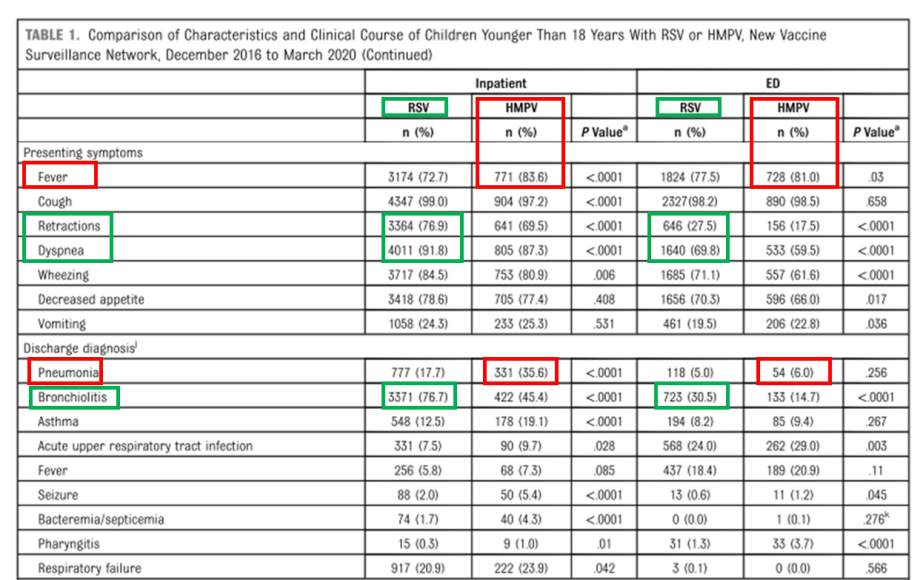
Figura 2.Características comparativas y clínicascursode VRS frente a HMPV en niños menores de 18 años.
Resumen: VSRPredominantemente causa una enfermedad grave en lactantes pequeños, caracterizada por dificultad respiratoria significativa (sibilancias, retracciones) y bronquiolitis.HMPVAfecta con mayor frecuencia a niños mayores con comorbilidades, se presenta con fiebre pronunciada, conlleva un mayor riesgo de neumonía y, a menudo, desencadena una respuesta inflamatoria sistémica más amplia.
Hallazgo clave 3: Los patrones estacionales importan.
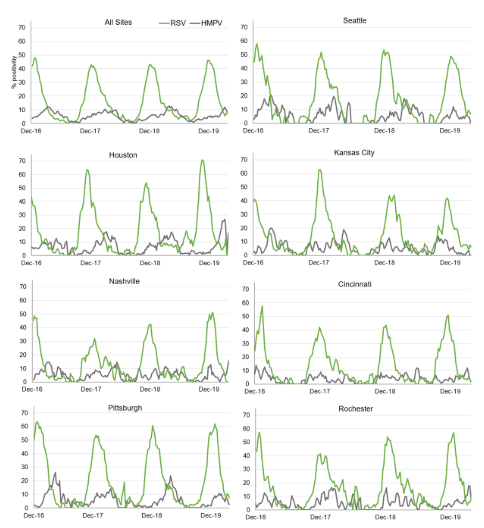
-El VRS tiene un pico temprano y predecible:Su actividad está altamente concentrada, alcanzando su punto máximo típicamente entrenoviembre y enero, lo que la convierte en la principal amenaza viral para los bebés en otoño e invierno.
-El pico de HMPV se produce más tarde y con mayor variabilidad:Su temporada llega más tarde, generalmente alcanzando su punto máximo enmarzo y abrily muestra una variación significativa de un año a otro y a nivel regional, apareciendo a menudo como una "segunda ola" después de que disminuyen los casos de VRS.
Figura 3.PCR general y específica del sitio positivaeTasas de infección por VRS y HMPV entre niños menores de 18 años con visitas a urgencias y hospitalizaciones asociadas a infecciones respiratorias agudas (IRA).
Prevención y atención: un plan de acción basado en la evidencia.
-Profilaxis del VRS:Actualmente existen estrategias de prevención. En 2023, la FDA de EE. UU. aprobó un anticuerpo monoclonal de acción prolongada (Nirsevimab), que puede proteger a los bebés durante sus primeros 5 meses de vida. Además, la vacunación materna contra el VRS transfiere eficazmente anticuerpos protectores a los recién nacidos.
-Profilaxis contra el HMPV:Actualmente no existen medicamentos preventivos aprobados. Sin embargo, varias vacunas candidatas (por ejemplo, la vacuna combinada contra el VRS y el HMPV de AstraZeneca) se encuentran en ensayos clínicos. Se recomienda a los padres mantenerse informados sobre las novedades de las autoridades de salud pública.
Busque atención médica inmediata si presenta CUALQUIERA de estas “señales de alerta”:
-Fiebre en lactantes:Temperatura ≥38°C (100,4°F) en cualquier lactante menor de 3 meses de edad.
-Frecuencia respiratoria elevada:La frecuencia respiratoria supera las 60 respiraciones por minuto en lactantes de 1 a 5 meses, o las 40 respiraciones por minuto en niños de 1 a 5 años, lo que indica una posible dificultad respiratoria.
-Baja saturación de oxígeno:La saturación de oxígeno (SpO₂) cae por debajo del 90%, un signo crítico de enfermedad grave que se observó en el 30% de los casos hospitalizados por VRS y en el 32,1% de los casos por HMPV en el estudio.
-Letargo o dificultades para alimentarse:Letargo notable o una reducción de la ingesta de leche en más de un tercio en 24 horas, lo que puede ser un precursor de la deshidratación.
Si bien presentan diferencias en su epidemiología y presentación clínica, diferenciar con precisión entre el VRS y el HMPV en el punto de atención sigue siendo un desafío. Además, la amenaza clínica se extiende más allá de estos dos virus, ya que patógenos como la influenza A y un espectro de otros patógenos virales y bacterianos amenazan simultáneamente la salud pública. Por lo tanto, un diagnóstico etiológico oportuno y preciso es crucial para un manejo de apoyo adecuado, un aislamiento efectivo y una asignación racional de recursos.
Presentamos el kit de detección combinada AIO800 + 14 patógenos (PCR por fluorescencia).(Aprobado por NMPA, CE, FDA, SFDA)
Para satisfacer esta demanda, elSistema de detección de ácidos nucleicos totalmente automático Eudemon™ AIO800, combinado con unPanel respiratorio de 14 patógenos, ofrece una solución transformadora: brindando verdadera“muestra de entrada, respuesta de salida”Diagnóstico en tan solo 30 minutos.
Esta prueba respiratoria integral detectatanto virus como bacteriasa partir de una sola muestra, lo que permite a los profesionales sanitarios de primera línea tomar decisiones de tratamiento seguras, oportunas y específicas.
Características clave del sistema que importan a sus clientes
Flujo de trabajo totalmente automatizado
Menos de 5 minutos de trabajo práctico. No se necesita personal especializado en biología molecular.
- Resultados rápidos
Un tiempo de respuesta de 30 minutos permite atender situaciones clínicas urgentes.
- 14Detección múltiple de patógenos
Identificación simultánea de:
Virus:COVID-19, influenza A y B, RSV, Adv, hMPV, Rhv, parainfluenza tipos I-IV, HBoV, EV, CoV
Bacterias:MP,Cpn,SP
-Reactivos liofilizados estables a temperatura ambiente (2–30 °C)
Simplifica el almacenamiento y el transporte, eliminando la dependencia de la cadena de frío.
Sistema robusto de prevención de la contaminación
Medidas anticontaminación de 11 capas, que incluyen esterilización UV, filtración HEPA y flujo de trabajo con cartuchos cerrados, etc.
La identificación rápida y exhaustiva de patógenos es fundamental para el manejo moderno de las infecciones respiratorias pediátricas. El sistema AIO800, con su panel de PCR multiplex totalmente automatizado de 30 minutos, ofrece una solución práctica para entornos de primera línea. Al permitir la detección temprana y precisa del VRS, el HMPV y otros patógenos clave, capacita a los médicos para tomar decisiones de tratamiento específicas, optimizar el uso de antibióticos e implementar un control de infecciones eficaz, lo que en última instancia mejora la atención al paciente y la eficiencia del sistema de salud.
#RSV #HMPV #Rápido #Identificación #Respiratorio #Patógeno #Muestra-para-Responder#MacroMicroTest
Fecha de publicación: 2 de diciembre de 2025