El creciente desafío de la resistencia antimicrobiana
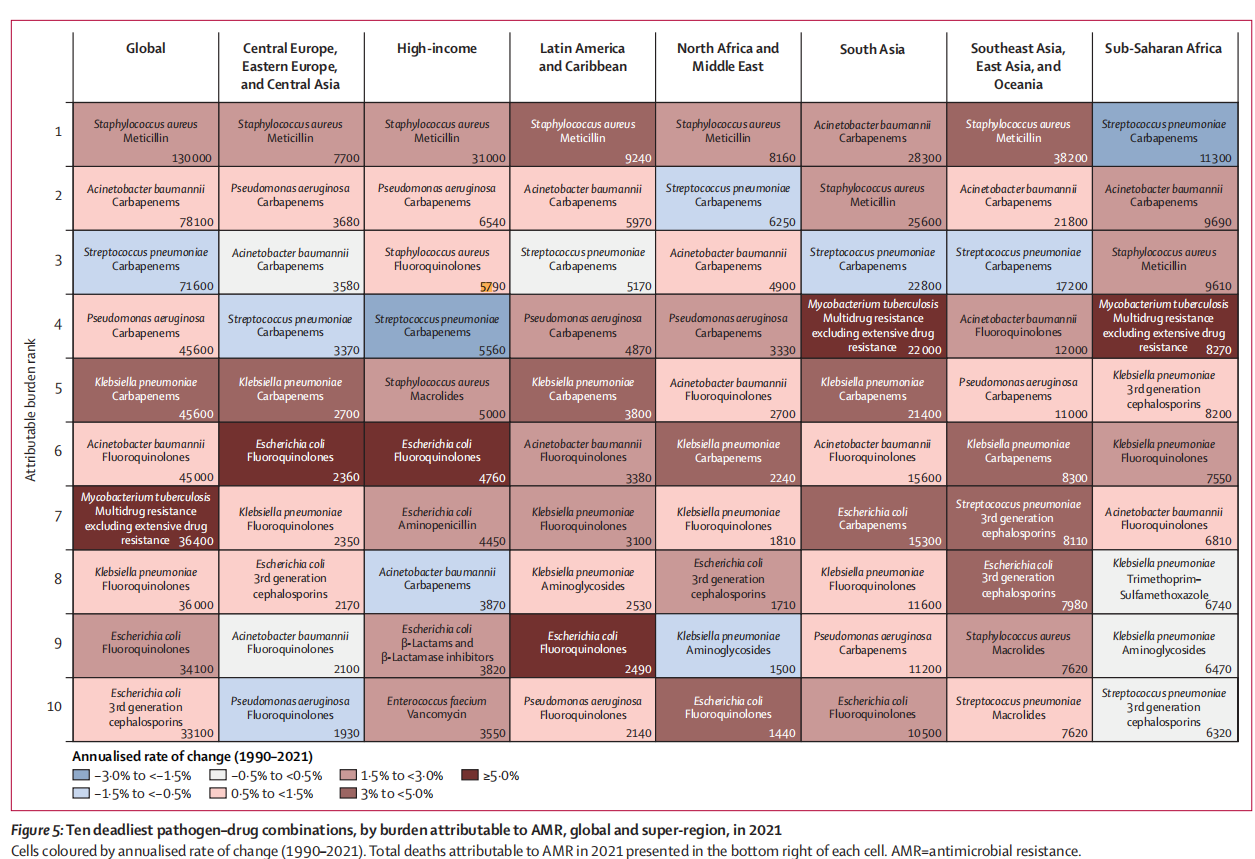
El rápido aumento de la resistencia a los antimicrobianos (RAM) es uno de los desafíos de salud global más graves de nuestro tiempo. La Organización Mundial de la Salud ha catalogado al SARM como un patógeno prioritario. Entre los patógenos resistentes, el Staphylococcus aureus resistente a la meticilina (SARM) es particularmente preocupante. Según el estudio Carga Global de Enfermedad publicado en The Lancet (2024), las muertes directamente atribuibles al SARM aumentaron de 57 200 en 1990 a 130 000 en 2021, más del doble en tres décadas [1]. El estudio también proyecta que para 2050, casi 40 millones de personas podrían perder la vida debido a infecciones por superbacterias resistentes a los antibióticos. El SARM conlleva estancias hospitalarias prolongadas, mayores costos de atención médica y mayor mortalidad, especialmente entre pacientes de cuidados intensivos, pacientes quirúrgicos y residentes de centros de atención a largo plazo.
ComprensiónStaphylococcus aureusy SARM
Staphylococcus aureus (SA) es una causa importante de infecciones asociadas a la atención médica. Es un coco Gram positivo que produce varias toxinas y enzimas invasivas, y es conocido por suAmplia distribución, fuerte patogenicidad y altas tasas de resistencia.El gen de la nucleasa termoestable (nuc) es un objetivo altamente conservado para la detección de SA.
El SARM se puede clasificar en tres tipos según su origen:
-SARM asociado a la atención sanitaria (SARM asociado a la atención sanitaria)– Ocurre principalmente en hospitales y centros de atención a largo plazo.
-SARM asociado a la comunidad (SARM-AC)– ocurre fuera de los entornos sanitarios
-SARM asociado al ganado (SARM de Luisiana)
Vías de infección e impacto clínico del SARM
El SARM puede entrar en el cuerpo a través deheridas en la piel, folículos pilosos o el torrente sanguíneo, causando infecciones supurativas. Los pacientes con enfermedades de la piel o quemaduras son particularmente susceptibles a la infección por SARM. La neumonía es una de las manifestaciones clínicas más comunes de la infección por SARM, y el tratamiento inadecuado contribuye significativamente a la alta mortalidad. Por lo tanto, el diagnóstico y el tratamiento de la neumonía por SARM presentan grandes desafíos y requieren una atención minuciosa.
La clave para la prevención y el control de infecciones: la detección temprana.
Los pacientes hospitalizados, incluidos los de unidades de cuidados intensivos, quirófanos y centros de cuidados a largo plazo, presentan un alto riesgo de infección por SARM. La detección temprana de la colonización o infección por SARM es fundamental para prevenir la transmisión intrahospitalaria, implementar precauciones de contacto y reducir la infección cruzada.
Los métodos de cultivo convencionales suelen tardar entre 48 y 72 horas en arrojar resultados. Durante ese tiempo, los portadores de SARM pueden convertirse en posibles fuentes de transmisión. Las pruebas moleculares rápidas reducen significativamente el tiempo de cribado, lo que permite la detección, el aislamiento y la intervención precoces.
SA y SARMDetección mediante pruebas macro y micro
Diseñado para la detección cualitativa in vitro de ácidos nucleicos de Staphylococcus aureus y Staphylococcus aureus resistente a la meticilina en muestras de esputo humano, muestras de hisopado nasal y muestras de infecciones de piel y tejidos blandos. Las aplicaciones específicas incluyen:
-Prevención y control de infecciones en entornos sanitarios– para pacientes hospitalizados, incluidos pacientes de cuidados intensivos, pacientes quirúrgicos y pacientes de cuidados a largo plazo.
-Diagnóstico auxiliar de infecciones respiratorias– para pacientes con sospecha de infección respiratoria por SA o SARM
-Diagnóstico auxiliar de infecciones de piel y tejidos blandos– en conjunto con otras pruebas de laboratorio, como el cultivo microbiano.
Solución de pruebas avanzada: Sistema POCT totalmente automatizado AIO800+ SA y MRSA
El kit AIO800 de Macro & Micro-Test, un sistema de diagnóstico en el punto de atención totalmente automatizado que incluye pruebas para SA y MRSA, es una herramienta eficaz para la prevención y el control de infecciones hospitalarias.

-Varios tipos de muestras– Muestras de esputo, hisopos nasales, muestras de infecciones de piel y tejidos blandos
-Flujo de trabajo totalmente automatizado– Carga directa desde los tubos de muestra originales (1,5 ml–12 ml); mínimo tiempo de manipulación, menor error humano
-Alta sensibilidad– Límite de detección tan bajo como 1000 UFC/mL tanto para SA como para MRSA.
-Resultados rápidos– Significativamente más rápido que el cultivo tradicional, lo que permite un control temprano de la infección.
-Formatos de reactivos duales– Las opciones líquidas y liofilizadas superan los desafíos de almacenamiento y transporte.
-Control de contaminación incorporado– Sistema de protección de 11 capas (UV, filtración HEPA, sellado con parafina, etc.)
-Compatibilidad universal– Compatible con AIO800 y sistemas PCR convencionales.
Objetivos e interpretación de resultados
Este kit detecta dos objetivos:
-nucleargene: un gen específico y altamente conservado de Staphylococcus aureus
-mecAgene: el gen clave que media la resistencia a la meticilina
Interpretación de los resultados
-SA negativo – No se detectó Staphylococcus aureus
-SA positivo, MRSA negativo– Se detectó S. aureus, pero no se detectó el gen mecA.
-SA positivo, MRSA positivo– Se detectó Staphylococcus aureus resistente a la meticilina (SARM).
Implicaciones para la atención al paciente y la salud pública
La adopción de pruebas moleculares rápidas ofrece importantes ventajas:
-Control mejorado de infecciones– La identificación rápida de portadores de SARM permite un aislamiento oportuno y reduce la transmisión intrahospitalaria.
-Mejores resultados del tratamiento– La información temprana sobre patógenos respalda la toma de decisiones clínicas.
-Vigilancia epidemiológica– La detección rápida de SARM, junto con la información clínica del paciente, proporciona información preliminar sobre el posible origen del SARM asociado a la atención médica o a la comunidad, lo que facilita la monitorización de las infecciones hospitalarias.
-apoyo a la gestión de antimicrobianos– La confirmación o exclusión temprana de SARM ayuda a reducir el uso empírico innecesario de antibióticos de amplio espectro (siempre en conjunto con el criterio clínico).
Para hacer frente al problema del SARM se requiere un enfoque coordinado que combine tecnologías de detección avanzadas con prácticas fundamentales de control de infecciones.Herramientas de detección rápida, medidas de aislamiento eficaces, uso apropiado de antibióticos y vigilancia continua.Existen métodos probados para controlar el SARM en entornos sanitarios.
¿Preparado para transformar las pruebas de detección de SA y MRSA con una verdadera eficiencia desde la muestra hasta la respuesta?
Contact us at: marketing@mmtest.com
Referencias:
[1] Colaboradores de la Carga Global de Enfermedad 2021 sobre Resistencia Antimicrobiana. (2024). Carga global de la resistencia antimicrobiana bacteriana 1990–2021: un análisis sistemático con pronósticos hasta 2050. The Lancet.
Fecha de publicación: 10 de abril de 2026
